چکیده: جریان خون مویرگی و گردش خون عروق بزرگ در فشار خون ارتباط تنگاتنگی با هم دارند. آسیب سرخرگی کوچک شامل ناهنجاریهای کارکردی (انقباض عروق، اختلال اتساع عروق) و ساختاری (اکثراً تغییرشکل ارتروفی داخلی) است. این ناهنجاریها مهمترین عوامل تعیینکنندۀ افزایش مقاومت پیرامونی و متوسط فشار خون (BP) در فشار خون بالای اولیه هستند که سفتی سرخرگی بزرگ را در طولانیمدت القا میکند. فشار سیستولی مرکزی و فشار نبض بواسطۀ سفتی سرخرگی بزرگ بالا می روند که در پاسخ به تغییرات ساختاری در سرخرگهای مقاوم با انعکاس موجی کوچک زیاد می شوند. ناهنجاریهای کارکردی و ساختاری با تراگسیل فشار خون بالا و پُرضربانی در سرخرگهای مقاوم القا میشوند که به افزایش کلی میانگین فشار خون و مقاومت پیرامونی منجر میشود و بنابراین این چرخۀ معیوب تکرار میشود. پُرضربانی، علاوه بر میانگین فشار خون سبب تشدید آسیبهای قلبی، مغزی و کلیه میشود و به مشکلات قلبی عروقی، مغزی و کلیوی میانجامد. ارتباط متقابل خطرناک بین جریان خون مویرگی و عروق بزرگ ممکن است توسط بازدارندههای ACE (آنزیم مبدل آنژیوتانسین)، سارتانها و بلاکرهای (مسدودکننده) کانال کلسیم برعکس شود. این سه دستۀ دارویی در کاهش سختی سرخرگی و تغییرشکل سرخرگی کوچک درمقایسه با مدرها و بتابلاکرها موثرتر هستند. دستهبندی مشابه در رابطه با اثربخشی
این داروها در کاهش هيپرتروفي بطن چپ، حفظ نرخ فیلتراسیون گلومرولی و جلوگیری از دیمانس مشاهده شد که حاکی از آن است که میتوانند آنسوی کاهش فشارخون بازویی، با برهم زدن دور باطل فشارخون مویرگی/ عروق بزرگ عمل کنند.
کلمات کلیدی: فشار خون، انطباق، گردش خون مویرگی، پرضربانی فشار، انالیز موج ضربه.
پاتوفیزیولوژی گردش خون مویرگی در فشارخون و گردش خون عروق بزرگ به طورگسترده بررسی شده است. هر دو نوع گردش خون در پرفشاری خون ارتباط تنگاتنگی دارند. در اینجا نشان میدهیم که آسیب به جریان خون عروق بزرگ تحت شرایط پاتوفیزیولوژیکی یعنی درطی فشار خون روی گردش خون مویرگی و برعکس پیامدهای مخربی دارد و دور باطلی را شکل میدهد. ما مفهوم تداخل سیگنالی سرخرگ بزرگ/ کوچک را بسط میدهیم که در سال 2009 مطرح شد و رویکرد پاتوفیزیولوژیکی یکپارچه از تاثیرات مخرب آن را برای توضیح بهتر نحوۀ کنشپذیری تغییرات سرخرگی بزرگ و کوچک در تراگسیل موج فشار، افزایش پرضربانی فشار مرکزی، تشدید آسیب قلبی، مغزی و کلیوی پیشنهاد میکنیم که به مشکلات قلبی عروقی، مغزی و کلیوی منجر میشود. همچنین شرایطی را بحث میکنیم که تداخل سیگنالی جریان خون مویرگی و عروق بزرگ تاثیر مفید و پرضربانی قلبی را تعدیل میکند و از اندامهای اصلی حفاظت میکند. روی فشار خون بالای اولیه تمرکز میکنیم باتوجه به اینکه شایعترین فرم پرفشاری است. تحلیل دارویی مختصری از احتمالات کاهش این ناهنجاریها، برای تبدیل تداخل سیگنالی مخرب به نوع بیخطر ارائه میکنیم. همچنین بحث میکنیم چگونه تداخل سیگنالی مخرب بین گردش خون مویرگی و عروق بزرگ از مفهوم سابقۀ عروقی اولیه، برای جلوگیری بهتر از مشکلات قلبی عروقی آنسوی کاهش فشار خون (BP) درکل طول عمر بهره مند میشود. موضوع کنش پذیری بین پرفشاری و دیابت را فقط تااندازهای عنوان می کنیم که قبلاً منتشر شده است. درآخر چندین جهت تحقیق را مطرح میکنیم.
تغییرشکل سرخرگی کوچک و بزرگ و تغییرات کارکردی
سرخرگ مقاوم نقش محوری را در کنترل فشار خون ایفا میکنند ، باتوجه به اینکه افت عمده در فشار هیدروستاتیک در این محلها رخ میدهد. مقاومت پیرامونی در سرخرگهای کوچک (قطر لومن < 350 میکرومتر) و سرخرگچهها (قطر لومن < 100 میکرومتر) 45 تا 50 درصد مقاومت پیرامونی کلی را تشکیل میدهد، درحالیکه مویرگها (قطر لومن حدوداً هفت میکرومتر) 23 تا 30 درصد را تشکیل میدهد. مقاومت با شعاع توان چهارم نسبت عکس دارد، حتی اندک تغییرات کارکردی یا ساختاری در لومن سرخرگی ممکن است به تغییرات قابلتوجه در مقاومت سرخرگی منجر شود. تغییرشکل اتروفی داخلی در سرخرگهای کممقاومت در بیمارانی با فشار خون بالای اولیه تغییر شاخص ساختاری مشاهده شده است، درحالیکه ترقیق ساختاری یا کارکردی در مویرگها رخ میدهد. تغییرشکل اتروفی داخلی با ضخامت مدیای بیشتر، لومن کاهیده و قطر بیرونی با نسبت افزایشیافتۀ مدیا به لومن (MLR)، بدون تغییر قابلتوجه میزان کلی بافت جداره مطابقت دارد، همانطور که با عدم تغییر سطح مقطع مدیا نشان داده شد. تغییرشکل هیپرتروفی در بیماران با فرمهای ثانوی فشارخون و نیز دیابت ها، سندرم متابولیک و چاقی ممکن است رخ دهد، یعنی افزایش واقعی میزان کلی بافت جداره به علت هایپرپلازی یا هایپرترافی سلول ماهیچهای صاف عروقی (VSMC). دادههای بسیار کم در انسانها درخصوص تاثیرات بالارفتن طبیعی سن روی کارکرد و ساختار سرخرگ کوچک دردسترس ما است. این درحالی است که روابط بین کارکرد و ساختار گردش خون مویرگی و سن در آزمودنیهای با فشارخون طبیعی و بیماران مبتلا به پرفشاری خون بررسی شدند. در هر دو گروه، MLR سرخرگهای مقاوم کوچک زیرجلدی مستقیماً با سن مرتبط بود. MLR بیشتر در پرفشارها بود که گسترۀ شروع سنی آن از 31 تا 45 سالگی است. کنشپذیری معنادار سن- پرفشاری رخ داد. تولید سوپراکسید داخل عروقی در فشارخون طبیعی فقط در مسنترین زیرگروه بروز یافت، درحالیکه ابتدا دربین پرفشارخونها ظاهر شد. افزایش فیبرهای کلاژن گروه مسن درمقابل گروه جوان بین آزمودنی های طبیعی مشاهده شد، تجزیۀ کلاژن در پرفشارخونها پیش ازاین در جوانترین ردۀ سنی مشهود بود و در گروه مسن افزایش بیشتری یافت. بنابراین، بالارفتن فشار در سرخرگهای کوچک با تغییرشکل واسکولار اتروفی و کاهش دسترسی به NO مرتبط بود. تنش اکسیداتیو و فیبروز در بزرگسالی بروز کرد. دسترسی به NO در پرفشارخونها ابتدا کم شد، اما نرخ پیشروی با سن مشابه بود. تغییرات ساختاری شامل تجزیۀ کلاژن و گونههای اکسیژن واکنشی اینتراواسکولار و نرخ پیشروی با سن تندتر بود. مکانیزمهای سلولی و مولکولی
که گسترش تغییرشکل میکروواسکولار اتروفی و هایپرتروفی را توضیح میدهند پیچیده هستند و تاکنون کاملاً درک نشدهاند.
رشد، آپوپتوز، التهاب خفیف، فیبروز و انقباض عروقی مزمن مطرح شدهاند که در تغییرشکل سرخرگی کوچک در پرفشاری خون نقش دارند. مدولارتورهای (تعدیل گرهای) آپوپتوز همچون گونههای اکسیژن واکنشی، NO، رسپتورهای آنژوتانسین نوع دو و اندوتلینها که همگی در فشارخون اساسی تغییر میکنند، باحتمال زیاد نقش دارند. التهاب درجه پایین، تااندازهای آنژیوتانسین و اندوتلین وابسته و راهاندازی شده بواسطْ تنش اکسیداتیو افزایشی میتوانند تغییرشکل ECM (ماتریس خارج سلولی) توسط فاکتور رشد را القا کنند. سلولهای التهابی و ایمنی، ماکروفاژها، لنفوسیت ها و سیتوکینهایی که تولید می کنند در عروق موجود هستند و در مدولاسیون تغییرشکل نقش دارند. نقش ECM در سفتی و تغییرشکل میکروواسکولار محوری است. کلاژنها به لحاظ کیفی و کمی اولین کاندیداها در توضیح تغییرات ساختاری و کارکردی در پرفشاری خون هستند. کلاژن ظاهراً در سرخرگهای مقاوم زیرجلدی در بیماران با پرفشاری اساسی زیاد میشود، فیبرونکتین و محتوای محیط غشایی TGF-β1 نیز زیاد میشود، درحالیکه محتوای لامینین و امیلین- 1 کم میشود.
اینتگرینهایی مثل آلفا- وی اینتگرین، ترانس گلوتامیناز نوع بافتی، متالوپروتئیناز و مولکولهای چسبان در ایجاد تغییرشکل میکروواسکولار نقش دارند که احتمالاً با سستکردن مهار VSMC به اجزای EMC صورت میگیرد. اگرچه تغییرات در ECM در افزایش سختی میکروواسکولار نقش دارند، وقتی بیماران دچار فشار خون بالا و کنترل های طبیعی مقایسه شدند عدم تغییر یا کمترین تغییرات در رابطۀ ماژول (ضریب) کشسانی تنش افزایشی دیواره در بررسیهای قبلی یافت شدند. با پیشروی فشارخون بالا احتمال دارد که تغییرشکل اتروفی تحت تاثیر تلفیقی آنژیوتانسین دو و اندوتلین-1، برخی عوامل رشد و مقادیر بالای فشار
خون به سمت تغییرشکل هایپرتروقی برود. نبود پاسخ میوژنی فیزیولوژیکی با افزایش متعاقب تنش جداره همچنین نقش دارد.
ترقیق میکروواسکولار یعنی کاهش تعداد عروق پرفیوژن (خون یاری) ممکن است در افزایش مقاومت واسکولار پیرامونی در آزمودنیهای دچار فشارخون بالا نقش داشته باشد. برخی عوامل تعیین کننده بررسی شدهاند. ترقیق کارکردی میکروواسکولار از انقباض عروق یا در پاسخ به کاهش دسترسی به NO یا فاکتورهای رشد (GH ] هورمون رشد[، VEGF ] فاکتور رشد اندوتلیال واسکولار[، و IGF1 (فاکتور رشد شبه انسولین 1[)، یا سطح افزایشیافتۀ منقبض کنندههای عروقی درونزا همچون اندوتلین و پروستاگلندینها یا کشیدگی طبیعی سمپاتیک منتج میشود. ترقیق ساختاری که به علت نبود عروق در شبکۀ واسکولار است میتواند در پاسخ به انقباض عروقی مزمن و عدم پرفیوژن، کاهش دسترسی به فاکتورهای رشد عروقی درونزاد یا رگ زایی ناقص رخ دهد. چون ترقیق ساختاری مویرگها و سرخرگچهها در نرخ های پرفشاری خودبخود جوانان و قبل از بالارفتن فشار خون، و در انسانها قبل از بروز بالینی پرفشاری اساسی تعیین شد، مطرح شده است که ترقیق میکروواسکولار سیستمیک انتشاری میتواند مشخصۀ اصلی پرفشاری اولیه (زودهنگام) باشد.
سرخرگهای بزرگ
سرخرگهای بزرگ با پرفشاری دستخوش تغییرات کارکردی (سختی) و ساختاری (تغییرشکل) میشوند. بزرگشدگی و سختی به طورکلی به گسیختگی فیبرهای الاستین متحمل بار در پاسخ به تاثیر خستگی تنش کششی ضرباندار و ثابت منسوب میشود. این مرتبط با نبود آرایۀ منظم VSMC و ECM است. فیبرهای الاستیک و لامینا نازک، شکافنده، ساییده و چندپاره به نظر می رسند. رشد و آپوپتوز VSMCها تحت تاثیر کرنش تناوبی همچنین در کشیدگی لومن نقش دارند، درحالیکه کشیدگی طبیعی VSMC در سفتی سرخرگ بزرگ سهیم است. درواقع، کشیدگی طبیعی افزایش یافتۀ VSMC می تواند بار مکانیکی را
به سمت مواد الاستیکی، در تشریک مساعی با تعداد بالاتر اتصالات ECM- سلول و پنجرهبندی کوچکتر لاملای الاستیکی داخلی بازتوزیع کند. مکانیزم های فوق در بیماران با فشارخون اساسی، بسته به بیماری یا فاکتورهای ریسک قلبی عروقی مربوطه مرتبط هستند. فشارخون اساسی به عنوان فرم تسریعشوندۀ بالارفتن سن لحاظ شده است، همچنین پیری واسکولار زودهنگام نامیده میشود. مکانیزمهای متنوعی در سایر فرمهای پرفشاری میتوانند رخ دهند. سفتی سرخرگی در آلدوسترونیزم اولیه و پرفشاری رنواسکولار علاوه بر فشارخون بالا یا به علت تاثیر سطوح بالای آلدوسترون است یا فعالسازی مستمر سیستم رنین- آنزیوتنسین. تلفیق پرفشاری و دیابت های نوع دو روی سفتی سرخرگ تاثیر مخرب دارد. آسیبهای جدارۀ سرخرگ بزرگ در بیماران مبتلا به پرفشاری و دیابتهای نوع دو بواسطۀ دو جنبۀ عمده، هیپرگلیسمی و مقاومت به انسولین رخ میدهد که به فعالیت افزایشیافتۀ سیستم آلدوسترون- آنژیوتنسین- رنین و سیستم عصبی سمپاتیک، تکثیر VSMC، اتصال عرضی کلاژن، تولید افزایش یافتۀ گونههای اکسیژن واکنشی، دسترسی کاهیده به NO و محصولات نهایی گلیکاسیون پیشرفته منجر میشود. سوءکارکرد اندوتلیال و تغییر به فنوتیپ پیش التهابی ماکروفاژها با این پدیدهها مرتبط هستند. انواع مکانیزمهای پاتولوژی در بیماران با پرفشاری خون و بیماری کلیوی مزمن مخصوصاً آنهای با بیماری کلیوی پیشرفته با تغییرشکل و سفتی سرخرگ بزرگ، همچون فعالسازی سیستم آلدوسترون- آنژیوتنسین- رنین، فزونی آپوپتوز VSMC و نرخ تعدیل و جایگزینی افزایش یافتۀ ECM با فعالیت بالای متالوپروتئیناز مرتبط هستند. متابولیسم کلسیم تغییریافته با این پدیدهها مرتبط است، همانطور که با سنجش فسفاتاز آلکالین مخصوص استخوان، ویتامین دی و بازدارندۀ کلسیفیکاسیون محلول فتوئین A تعیین شد.
تغییرشکل سرخرگ بزرگ با افزایش ضخامت مدیا- انتیمیا، کشیدگی لومن سرخرگهای کشسان پروگزیمال و عدم تغییر قطر لومن سرخرگهای ماهیچهای دیستال توصیف شده است. کشیدگی سرخرگهای بزرگ پروگزیمال (پدیدۀ خستگی یعنی پیامد مستقیم گسستگی فیبرهای کشسانی تحت
پُرضربانی فشارخون طولانی مدت) میتواند به عنوان پدیدۀ جبرانگر نگریسته شود که سطح معینی از انطباق شریانی علیرغم سفتی آئورت را حفظ میکند. این درحالی است ضخامت مدیا- اینتیما برای جبران کشیدگی قطر داخلی و بالارفتن فشارخون ناکافی است: تنش دیوارۀ محیطی درمقایسه با آزمودنیهای طبیعی به طورمعناداری زیاد میشود. ضخیمشدگی مدیا- اینتیما در محل سرخرگهای ماهیچههای دیستال پرفشار همچون سرخرگ شعاعیْ بالارفتن فشارخون را (قطر لومن کشیده زیاد نمیشود) جبران میکند و نه تنش دیوارۀ محیطی نه سفتی درمقایسه با آزمودنیهای طبیعی به طورمعناداری زیاد نمیشوند. رفتار متفاوت با بالارفتن سن و افزایش فشارخون سرخرگهای ماهیچه ای دیستال درمقایسه با سرخرگهای بزرگ احتمالاً به علت نسبت متفاوت فیبر کشسانی/ VSMC پیامدهای مهمی روی تراگسیل پرضربانی برای گردش عروقی مویرگی دارد (در بخش بعدی بنگرید).
سرخرگهای بزرگ با پرفشاری سفت میشوند یعنی کارکرد انطباقی شان را ازدست میدهند. انطباق سرخرگهای بزرگ ازجمله آئورت سینه که نقش اصلی را دارد، توانایی تعدیل پرضربانی تخلیۀ بطن و تبدیل فشار (و جریان) ضربانی در محل آئورت صعودی به جریان پایین دست فشار (و جریان) پیوسته در محل سرخرگچهها، برای کمکردن مصرف انرژی پرفیوژن اندام را دارند. انطباق سرخرگی درواقع بهینهسازی کلیدی ترمودینامیک انرژتیک (پرانرژی) قلبی عروقی است. بخشی از انرژی قلب با انبساط دیوارۀ سرخرگی تغییر مسیر داده میشود. بنابراین این انرژی در دیوارههای عروق درطی سیستول ذخیره میشود و آئورت را درطی دیاستول به حال خود برمیگرداند. این پدیدهْ خون انباشته به سمت جلو را در بافتهای پیرامونی با فشار داخل میکند که جریان دیاستولی متعاقب را تضمین میکند. سفتی و هندسۀ سرخرگها سبب میشود این پدیده در آزمودنیهای جوان و سالم موثر باشد و تاثیر آن در بیماران مسنتر مبتلا به پرفشاری کمتر است. سیستم سرخرگی در پرفشاری سفت است و مستلزم فشار زیادی است تا به همان اندازۀ فشار آزمودنیهای طبیعی منبسط شود. حجم ضربهای نسبتا بالایی ازمیان سیستم سرخرگی و بافتهای محیطی
درطی سیستول با دو پیامد جاری خواهد شد: فشار و جریان تناوبی، فزونی جریان و پرضربانی فشار در محل مقاومت کوچک دیستال، و زمان گذار کوتاه مویرگی با تبادلات متابولیکی کاهیده رویهمرفته سبب آسیب به اندامهای هدف میشوند. پرضربانی فشارخون با پدیدۀ انعکاس موج تشدید میشود که درذیل به جزئیات آن پرداختهایم.
انعکاس موج و تراگسیل پرضربانی به سرخرگهای کوچک
نحوۀ افزایش سفتی سرخرگ بزرگ و آسیب به سرخرگها موضوع تحقیق ژرفانگر شده است. تراگسیل پرضربانی فشار بالا مکانیزم اصلی است که توسط سرخرگ های بزرگ سفت به سرخرگهای کوچک ایجاد شدند. گرادیان سفتی بین سرخرگهای کشسان پروگزیمال و سرخرگهای ماهیچهای دیستال در آزمودنیهای سالم به عدم تطابق امپدانس و ایجاد انعکاس موج فشار روبه بالا منجر میشود که تراگسیل پرضربانی فشار روبه پایین به سرخرگهای کوچک اندامهای هدف را محدود میکند. بیشتر انرژی ضربانی منعکس شده که به عقب (یعنی به سمت قلب) منتشر میشود درامتدا سرخرگهای کشسان با سرعت پایین طی میشود و بر موج فشاری نمی افزاید. بنابراین فشار خون سیستولی مرکزی (SBP) تغییر نمیکند و سرخرگهای کوچک حفاظت می شوند.
درمقابل، وقتی سرخرگهای پروگزیمال کشسان همچون آئورت ها با پرفشاری یا بالارفتن سن سفت میشوند، توانایی خود در تعدیل پرضربانی تخلیۀ بطن را ازدست میدهند. چون سرخرگهای ماهیچهای دیستال با پرفشاری یا بالارفتن سن سفت نمیشوند، گرادیان سفتی بین سرخرگهای کشسان پروگزیمال و سرخرگهای ماهیچه ای دیستال کم میشود، انرژی ضربانی کمتر روبه عقب منعکس میشود و تراگسیل بیشتر پرضربانی فشار به سمت سرخرگهای کوچک اندامهای هدف وجود دارد. اندامهای جریان بالا، ایمپدانس پایین همچون مغز و کلیه به پرضربانی فشارخون بالا آسیب پذیرتر هستند، زیرا بار ضربانی میتواند عمیقا به بسترهای ریزعروق نفوذ کند. جزئیات پاتوفیزیولوژی آسیب اندامی بخاطر پرفشاری در
ذیل آمده است. بیشتر انرژی ضربانی منعکس شده که به عقب و سمت قلب منتشر میشود، با سرعت بالا درامتداد سرخرگهای سفت طی میشود و موج فشاری برخوردی را زیاد میکند و بنابراین SBP مرکزی زیاد میشود.
از مفهوم گرادیان سفتی بخاطر سادگی استفاده کردیم. این درحالی است که پاتوفیزیولوژی پیچیدهتر است و گرادیان ایمپدانسْ عامل مهم تعیینکنندۀ انعکاس در هر سطح بینابینی و تحت تاثیر سفتی سرخرگهای بزرگ و سطح لومن شان است. مثلاً اتساع آئورت در دوراهی در افراد مسن بر انعکاسها تاثیر گذارد که به نفع عدم تطابق ایمپدانس و بنابراین انعکاس به عقب انرژی ضربانی است، درحالیکه تطابق سفتی (یعنی نبود گرادیان سفتی) به نفع تراگسیل روبه جلوی انرژی ضربهای به سمت سرخرگ کوچک است.
تداخل سیگنالی گردش خون مویرگی و گردش خون عروق بزرگ
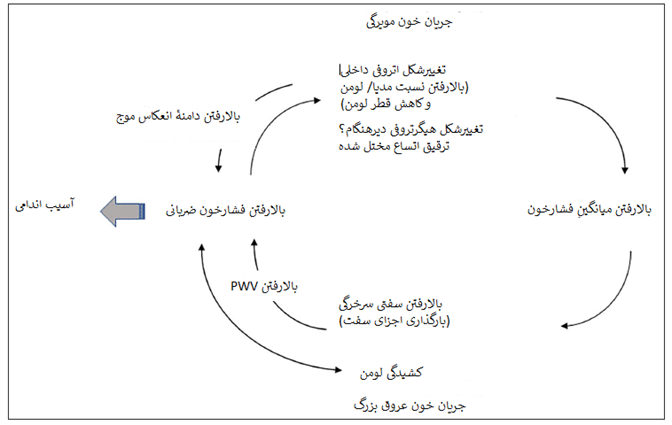
تداخل سیگنالی زیانبار بین گردش خون مویرگی و عروق بزرگ با چرخۀ معیوب آسیبهای سرخرگی کوچک/ بزرگ در پرفشاری اساسی توضیح داده میشود (شکل یک). تغییرشکل سرخرگی حاکی از تاثیر طولانی مدت (ماهها یا سالها) است. هر مرحله، که به تغییرات پاتوفیزیولوژیکی فوقالذکر اشاره دارد، میتواند به عنوان نقطۀ شروع استفاده شود. مثلا آسیب سرخرگی کوچک بواسطۀ پرفشاری میتواند مرحلۀ آغازین باشد:
مرحله یک: آسیب سرخرگی کوچک همانطور که در بالا مشاهده شد، شامل انقباض عروقی، اتساع عروقی مختل شده، MLR افزایش یافته و قطر لومن کاهیده است. این ناهنجاریها عمده عوامل تعیین کنندۀ افزایش مقاومت پیرامونی کلی و میانگین فشار خون در پرفشاری اساسی هستند.
مرحله دو: این ناهنجاریها به آرامی رخ میدهند و رفتهرفته فشار خون را بالامیبرند، فیبرهای کلاژن سفت بواسطۀ بارگذاری افزایش یافتۀ دیوارۀ سرخرگی بزرگ احیا میشوند. باحتمال بیشتر، افزایش متوسط فشار
خون طولانیمدت و پایا است که به ناهنجاریهای ساختاری دیوارۀ سرخرگ بزرگ و افزایش سفتی سرخرگی منجر میشود.
مرحله سه: فشارهای نبضی (PPs) و سیستولیک مرکزی بواسطْ سفتی سرخرگ بزرگ زیاد میشوند که در بالا مشاهده شد. تغییرات ساختاری در سرخرگهای مقاوم کوچک در افزایش دامنۀ انعکاس موج نقش دارند که به صورت همافزایی با افزایش سرعت موج نبضی (PWV) و بالارفتن نهایی فشار نبض و سیستولیک مرکزی عمل میکند. این روابط نشان می دهند که MLRی سرخرگهای مقاوم کوچک زیرجلدی و PWVی فمورال- کاروتید هردو در بیماران مبتلا به پرفشاریْ تعیین کنندههای اصلی فشارخون مرکزی هستند.
مرحله چهار: پیامدهای پرضربانی فشارخون بالای مرکزی روی سرخرگهای مقاوم کوچک زیانبار است. این پیامدها ابتدا در حیوانات مبتلا به پرفشاری و سپس دربیماران مبتلا به پرفشاری با فشار ضربانی بازویی گزارش شد. اخیرا همانطور که در بالا مشاهده شد، موزان و همکاران گزارش کردند که MLR سرخرگهای کوچک ناشی از چربی زیرجلدی به طورمعناداری با فشار ضربانی و سیستولیک مرکزی مرتبط بود. سالوتی و همکاران که نسبت دیواره به لومن (WLR) سرخرگچههای شبکیه را با اسکن فلومتری داپلر لیزری و فشار خون مرکزی را با تونومتری آپلاناسیون سنجش کردند مشاهده کردند که متوسط SBP بیست و چهار ساعت با افزایش WLR سرخرگچههای شبکیه مرتبط نبود.
مراحل پنج و یک: MLR افزایش یافتۀ سرخرگهای مقاوم کوچک که با قطر کاهیدۀ لومن مرتبط است، بزرگترین بخش ساختاری از مقاومت پیرامونی کل افزایش یافته را نشان میدهد که به بالارفتن میانگین فشار خون منجر میشود و چرخۀ معیوب ادامه دارد. ارزیابی طولی ارتباط فضایی (زمانی) بین سفتی کاروتید
و آئورت ازیک سو و پرفشاری برخوردی ازسوی دیگر مطرح میکند که سفتی سرخرگی در بار همودینامیک سیستولیک تغییریافتۀ آینده نقش پیشرو ایفا میکند.
بیماریهای دیگری که سبب پیچیدگی پاتوفیزیولوژی گردش خون مویرگی/ عروق بزرگ شدهاند از تداخل سیگنالی مشابه تبعیت میکنند. مثلاً لزیون های آترواسکلروز سرخرگهای بزرگ که در پاسخ به دیسلیپیدمی ایجاد شدند، دیابت ها، سیگارکشیدن و فشارخون بالا با سفتی سرخرگی و ناهنجاریهای گردش خون مویرگی مرتبط هستند. همبستگی مستقل بین مقاومت واسکولار (عروقی) داخل کلیوی و سفتی آئورتی و لزیونهای آترواسکلروز کاروتید اثبات شد که حاکی از نقش سرخرگ های کشسانی بزرگ و ماهیچهای کوچک اندازه در این اتصالات است. چربی اطراف بافتهای همبند پوششی آئورتْ رگهای عروقی را دربرمیگیرد که در پاسخ به فشارخون تغییرشکل درونی میشود و و در صورت وجود پلاکهای آترواسکلروزیْ ایسکمی لایههای بیرونی آئورت سینه ای را تسهیل میکند، بنابراین سفتی آئورت زیاد میشود. تداخل سیگنالی گردش خون مویرگی/ عروق بزرگ همچنین بین سفتی آئورتی افزایش یافته، لزیونهای آترواسکلروزی سرخرگهای کرونر اپیکارد بزرگ و گردش خون مویرگی کرونر داخل میوکارد رخ میدهد. ایسکمی ساب اندوکاردیال با افزایش SBP مرکزی تشدید میشود که در پاسخ به سفتی آئورت، بالارفتن بار روی بطن چپ و افزایش درخواست اکسیژن میوکارد ایجاد میشود. هرچقدر آئورت سفت شود، فاکتور بحرانی برای چنین سیگنال تداخلی گردش خون مویرگی/ عروق بزرگ در بیماری آترواسکلروز به بررسیهای بیشتر سازوکاری پاتوفیزیولوژیکی نیازدارد.
آسیب به اندام بواسطۀ پرفشاری
مفهوم سیگنال تداخلی زیانبار بین گردش خون مویرگی و عروق بزرگ در درک بهتر مکانیسمهای اصلی آسیب به اندامهای هدف درخلال پرفشاری مفید است. آسیب به اندامها بواسطۀ پرفشاری در ذیل تشریح خواهد شد.
آسیب قلبی
همبستگی نزدیکتر درخصوص قلب با PP و SBP مرکزی نسبت به PP و SBP بازویی برای هایپرتروفی بطنی چپ (LVH)، سوءکارکرد سیستولی و دیاستولی، کشیدگی دهلیز چپ و شروع اثر (حمله) جدید فیبریلاسیون دهلیزی مشاهده شده است. SBP مرکزی سبب افزایش بار روی بطن چپ و بالارفتن تقاضای اکسیژن
میوکارد میشود. سفتی سرخرگ با شروع اثر LVH مرتبط است. افزایش PP مرکزی و کاهش BP دیاستولی مستقیماً سبب ایسکمی ساب اندوکاردیال میشود. پرفیوژن کاهیدۀ درخت واسکولار کرونر اپیکاردیال بزرگ درطی دیاستول پیامد پرضربانی مرکزی بالارفته است و به حفظ جریان کرونر کاهیده منجر میشود. ترقیق و تغییرشکل گردش خون کرونر درونمیوکارد، LVH و سوءکارکرد دیاستولی بطن چپ در کاهش حفظ جریان گردش خودش مویرگی، پرفیوژن بافتی مختل شده و آسیبپذیری به ایسکمی درطی تقاضای اکسیژن افزایشیافته سهم بیشتری دارد. اثبات شد سفتی آئورت با سوءکارکرد میکروواسکولار کرونر با بیماری سرخرگ کرونری غیرانسدادی مرتبط است.
آسیب مغزی
خیلی از بررسیهای مقطعی اثبات کردهاند که سفتی سرخرگی افزایش یافته با بدترشدن کارکرد شناختی مرتبط بود. بسیاری از بررسیهای طولی نشان دادند که سفتی سرخرگی آفزایشیافته با نرخ نقصان شناختی مرتبط بود. نه تنها نقصان شناختی بلکه لزیونهای مادۀ سفید، آنفارکتوسهای لاکونار و سکتۀ ایسکمی هم با سفتی زیاد سرخرگ مرتبط هستند. تحقیق ماستریکت 3011 شرکت کننده با دیابت نوع دو را بررسی کرد و سهم نسبی گردش خون مویرگی و گردش خون عروق بزرگ را در عملکرد شناختی تعیین کرد. رنسما و همکاران از امتیاز ترکیبی سوءکارکرد میکروواسکولار استفاده کردند و سنجشهای متعدد ازجمله جنبههای تصویربرداری تشدیدی مغناطیسی از بیماری عروق کوچک مغزی و زیستمارکرهای پلاسما را محاسبه کردند و مدل دارویی را بکاربردند که حاکی از سوءکارکرد میکروواسکولار و تاثیر کلی
16 درصدی سفتی سرخرگی روی کارکرد شناختی بود. امپانا و همکاران به تازگی مطرح کردند که افسردگی پس از مرگ، بی علاقگی، سوءکارکرد شناختی و سکته میتوانند جلوههای فنوتیپ بزرگتر سوءکارکرد میکروواسکولار مغزی کلی باشند.
تداخل سیگنالی زیانبار بین گردش خون مویرگی و عروق بزرگ در نتیجۀ مکانیسمهای متعدد است. ابتدا، PP بالای تراگسیل شده در سرخرگهای مغزی میتواند به تغییرشکل سرخرگی مغزی کوچک با تداخل پیشروندۀ لومن سرخرگی و با هدف حفاظت گردش خون مویرگی از تنش پرضربانی منجر شود. گردش خون مغزی (و نیز گردش خونی کلیوی که در ذیل مشاهده میکنید) بخصوص درمعرض آسیب ناشی از فشار است، باتوجه به اینکه گردش خون سیلآسا با کمترین مقاومت عروقی است؛ بنابراین میانگین و PPها براحتی از آئورت به سرخرگهای مغزی (و کلیوی) کوچک تراگسیل میشوند. دو بررسی گزارش کردند که پرضربانی سرخرگی افزایش یافته به علت سفتی سرخرگ بزرگ میتواند به عروق کوچک مغزی تراگسیل شود و با لزیونهای مادۀ سفید مرتبط هستند. ثانیاً تغییرشکل درونی سرخرگ مغزی کوچک و وازوموتو راكتيويتي معیوب آهنگ میوژنی افزایش یافتهْ خودتنظیمی جریان خون مغزی را محدود میکنند و وقتی فشار خون به صورت حاد یا گذرا پایین باشد، آسیب پذیری به ایسکمی کانونی را افزایش میدهد.
آسیب کلیوی
کلیه همانند مغز اندامی با جریان بالا، ایمپدانس پایین و آسیب پذیر به پرضربانی فشار بالا است که میتواند عمیقاً به بستر ریزعروق نفوذ کند. آهنگ میوژن در گردش خون کلیوی اصولاً پاسخ خودتنظیمی را تعدیل میکند، مکانیسمی که مسئول حفاظت از آسیب پرفشاری است. اگر توانایی خودتنظیمی کلیه مختل شود، خفیفترین افزایش در فشار خون سیستمی میتواند به مویرگهای گلومرولی تراگسیل شود. بنابراین، آهنگ
میوژنی مختل شدۀ گردش خون کلیوی که در عروق بیماران مبتلا به پرفشاری با دیابت نوع دو هم مشاهده شد، ظرفیت خودتنظیمی را کاهش میدهد. حتی خفیف ترین افزایش فشار خون سیستمیک به انرژی پرضربانی بالاتر تراگسیل شده به کلیه تبدیل میشود که در گردش خون مویرگی، هایپر فیلتراسیون و گلومرولواسکلروز پراکندهتر میشود.
تحقیق بالینی با این رویکرد پاتوفیزیولوژی همخوانی دارد. روابط معنادار بین فشار خون بازویی و نرخ فیلتراسیون گلومرولی یا میکروآلبومینوری؛ بین سفتی سرخرگی و یا نرخ فیلتراسیون گلومرولی یا آلبومین ادار؛ بین سفتی کاروتید و نرخ فیلتراسیون گلومرول؛ و بین PP مرکزی و پیشرفتهترین مرحله نارسایی کلیه اثبات شدهاند. اگرچه همۀ این روابط از فاکتورهای مختل کننده مستقل نیستند، شواهد زیادی دال بر ارتباط پرضربانی فشار خون و آسیب به کلیه یافت شدهاند.
آسیب شبکیه
آسیب عروقی در گردش خونی شبکیه به صورت غیرتهاجمی با اسکن فلومتری داپلر لیزری ارزیابی شده است. اوت و همکاران با استفاده از این روش اثبات کردند که PP مرکزی و نیز شاخص افزایش مرکزی هنجارشده با ضربان قلب 75 ضربه در هر دقیقه با WLR سرخرگچههای شبکیه مرتبط بود. ارتباط مستقل بین WLR و PP مرکزی با کمک آنالیز رگرسیون چندگانه آشکارشد، اما نه سایر فاکتورهای قبلی ریسک قلبی عروقی.
همانطور که قبلاً اشاره شد، با استفاده از همین تکنیک اثبات شد که WLR سرخرگچههای شبکیه به طورمعناداری با PP و سیستولیک رسمی، سیستولیک 24 ساعته و PP، و سیستولیک مرکزی و PP، و نیز با
سفتی سرخرگی کاروتید ارزیابی شده با تکنیک پژواک ردیابی مرتبط بود. سفتی کاروتید با سوءکارکرد میکروواسکولار شبکیه در بررسی ماستریکت مرتبط بود. سفتی آئورت با پارامترهای ساختاری و کارکردی گردش خون مویرگی شبکیه مرتبط بود.
بنابراین PP مرکزی، شاخص تغییر در سرخرگهای کاندویی، تعیین کنندۀ مستقل کارکرد و تغییرشکل عروقی در سرخرگچههای شبکیه است. باتوجه به اینکه WLR سرخرگهای شبکیه با سنجش استاندارد طلایی MLR سرخرگهای کوچک زیرجلدی، که با تکنیکهای تهاجمی موضعی (میکرومیوگرافی سیمی) کسب شد، قویاً مرتبط است این دادهها روابط معنادار بین شاخصهای سفتی سرخرگ بزرگ (PWV فمورال- کاروتید، شاخص تقویت) و MLR سرخرگهای مقاوم کوچک زیرجلدی را تایید میکنند که قبلاً به آن اشاره شد.
رویکرد دارویی
تداخل سیگنالی زیانبار بین گردش خون مویرگی و عروق خون در یک دور بی نقص چه اندازه معکوس میشود؟ هرگونه رگرسیون ناهنجاری های ساختاری یا کارکردی سرخرگهای کوچک به لحاظ نظری باید روی میانگین فشار خون و بنابراین ناهنجاریهای ساختاری یا کارکردی سرخرگ های بزرگ تاثیر داشته باشد و تغییرشکل و آهنگ وازومتری سرخرگهای کوچک را با پرضربانی مرکزی متاثر کند (شکل دو). خیلی از بررسیهای دارویی که به عنوان آزمایشهای کنترل شدۀ تصادفی (RCTs) در بیماران مبتلا به پرفشاری انجام شدند، تاثیرات طولانی مدت داروهای ضدپرفشاری را روی سرخرگهای بزرگ و کوچک بررسی کردند. آنها نشان دادند که اثربخشی همۀ دستههای دارویی به یک اندازه نیست. بررسیهای متعدد طولانی مدت یقیناً نشان دادند که داروهای ضدپرفشاری قادر به کاهش سفتی سرخرگی یا انعکاسهای موجی به صورت مستقل از کاهش فشار خون بازویی، پس از بازدارندگی ACE (آنزیم مبدل آنژیوتنسین) ازطریق پریندوپریل یا تراندولاپریل، انسداد رسپتور آنژیوتنسین (ARB) توسط والزارتان یا المزارتان، و انسداد رسپتور آلدوسترون توسط اسپیرونولاکتون بودند. برای سرخرگهای مقاوم کوچک اثبات شد که مهارکنندههای ACE، بلاکرهای رسپتور آنژیوتانسین و بلاکرهای کانال کلسیم دی هیدروپیریدن (CCBs) قادر به القای تغییرشکل معکوس بودند که تااندازهای مستقل از کاهش فشار خون است. اثبات شد تاثیر بتابلاکرها و مدرها نسبت به سه دستۀ دارویی فوق باوجود کاهش مشابه فشارخون کمتر است که به احتمال زیاد بعلت مکانیسمهای خنثیگری است. یافته های آزمایشگاهی در موش ویستار نشان میدهند که سفتی آئورت با درمان سه ماهه با پروپرانول زیاد شد. مطالعات حیوانی و سلولی مطرح کردند که بتابلاکرها بواسطۀ فعالسازی TGF-β و تولید کلاژن یک و سه در پاسخ به تحریک رسپتورهای آدرنرژیک- β2 و تحریک بلامعارض آلفا- آدرنرژیک موثر هستند. تجویز سه هفتهای هیدروکلروتیازید در موشهای پرفشار خودبخود MLR آئورتی را احتمالا ازطریق سیستم رنین- آنژیوتنسین- آلدوسترون یا فعالسازی آدرنرژیک- بتا باوجود پایین آمدن فشارخون افزایش داد. درآخر، رگرسیون هیپرتروفی سرخرگ کوچک در موشهای پرفشار خودبخود درمان شده از سن چهار تا 24 هفتگی به طورمعناداری با پایین آمدن فشار خون، با بازدارندههای
ACE (کاپتوپریل و پریندوپریل) و CCB (ایسرادیپین) مرتبط بود که از بتابلاکر (متوپرولول) قویتر بودند.
این یافته با بررسی و متاتحلیلها تایید شد که نشان دادند بازدارنده های ACE، ARBها و CCBها در کاهش شفتی سرخرگ و تغییرشکل سرخرگ کوچک علیرغم کاهش مشابه فشارخون بازویی از بتابلاکرها و مدرها قویتر هستند. تاثیر برجسته روی فشارخون مرکزی بجای فشارخون بازویی یا تاثیر مستقیم روی دیوارۀ سرخرگهای بزرگ و کوچک مطرح شد. این وضعیت همچنین برای CCB/ مهارکنندههای ACE و ترکیبات CCB/ ARB صدق می کند که اثربخشیشان را در کاهش فشارخون مرکزی تا حدزیادی نسبت به سایر درمانهای ترکیبی، درطی بررسی CAFE (ارزیابی کارکرد سرخرگ کاندویی) با استفاده از ترکیب آمیلودیپین/ پریندوپریل، بررسی EXPLOR (تاثیر والزارتان/ آمیلودیپین ترکیبی با دز ثابت روی فشار خون آئورتی مرکزی در پرفشاری اساسی کنترل نشده با پنج میلی گرم آمیلودیپین) با استفاده از ترکیب والزارتان/ آمیلودیپین، و بررسی J-CORE (درمان ترکیبی ژاپنی با المزارتان و بلاکر کانال کلسیم درمقابل بررسی اثربخشی تصادفی با المزارتان و مدرها) با استفاده از ترکیب المزارتان/ آزلنیدیپین، مهارکننده های ACE اثبات کرده اند، ARBها و CCBها از مدرها و بتابلاکرها و نیز ازنظر محافظت از آسیب اندامی بواسطۀ پرفشاری قویتر بودند، همانطور که با متاتحلیلهای مقایسه کنندۀ دستۀ داروهای ضدپرفشاری برای اثربخشیشان در کاهش LVH، حفظ نرخ فیلتراسیون گلومرولی و جلوگیری از دیمانس اثبات شد. تا آنجایی که به بتابلاکرها مربوط میشود، کاهش ضربان قلب در محدودیت اثربخشیشان نقش دارد. مثلاً دست کم بخشی از تفاوت رگرسیون LVH بین آتنولول و لوزارتان در بررسی LIFE (مداخلۀ لوزارتان برای کاهش نقطۀ نهایی در پرفشاری) با این توضیح داده میشود که فشار سیستولی آئورتی مرکزی به علت ضربان قلب پایینتر بازوی آتنولول برای SBP بازویی مشابه نسبتاً بالا بود و بنابراین رگرسیون LVH درمقایسه با بازوی لوزارتان پایینتر بود. این دادهها درمجموع مطرح میکنند که مهارکنندههای ACE، ARBها و CCBها دستههای دارویی انتخابی برای حفظ تداخل سیگنالی زیانبار بین گردش خون مویرگی و عروق بزرگ آنسوی کاهش فشار خون بازویی یعنی احتمالا بواسطۀ کاهش فشار خون مرکزی هستند و نهایتاً آسیب اندامی به خاطر پرفشاری همچون LVH معکوس میشود و حوادث قلبی عروقی کم میشوند (شکل دو). همبستگی معنادار بین کاهش سفتی سرخرگ و کاهش LVH با متاتحلیلی همخوان با این فرضیه مشخص شد، اگرچه ارتباط سببی محرز نشد. آزمایشهای کنترل تصادفی بزرگ (RCTs) همچون ASCOT (آزمایش پیامدهای قلبی انگلیسی اسکاندیناوری) برتری داروهای جدیدتر (مهارکننده های ACE، ARBها و CCBها) را نسبت به داروهای قدیمیتر (مدرها و بتابلاکرها) در جلوگیری از مشکلات قلبی عروقی تایید کرد. مهمتراینکه، بررسی CAFE در زیرمجموعهای از بیماران بررسی ASCOT نشان داد که رژیم ضدپرفشاری آمیلودیپین به اضافۀ پریندوپریلْ فشار خون مرکزی را تاحدزیادی نسبت به آتنولول بعلاوۀ بندروفلومتیازید کاهش داد. این دادهها با انجمن اروپایی قلب شناسی 2018 – انجمن اروپایی دستورالعمل های پرفشاری برای مدیریت فشارخون همخوانی دارند که درمان ترکیبی با استفاده از بلاکر سیستم آنژیوتنسین- رنین (مهارکننده های ACE یا ARB) و CCB را به عنوان مرحلۀ اول توصیه کردند. دادههای بسیار کم درمورد تاثیرات داروهای قدیمیتر روی سفتی سرخرگی همچون SGLT2i (مهارکنندههای همانتقالدهندههای گلوکز وابسته به سدیم- 2)، ARNIها (مهارکنندههای نپریلیزین رسپتور آنژیوتنسین)، DRIها (مهارکنندههای مستقیم رنین) یا MRAها (آنتاگونیستهای رسپتور
مینرالوکورتیکوئید) دردسترس هستند. ARNI و DRI در پرفشاری موثرترین درمانها به لحاظ کاهش PWV و بهبود فشار خون مرکزی بودند، درحالیکه دارونماها و مدرها کمترین اثر را داشتند. ظاهرا SGLT2i قادر به کاهش سفتی سرخرگ در بیماران دیابتی هستند. MRAها بدون شک در بهبود سفتی سرخرگ در پرفشاری و کاهش تجزیۀ کلاژن در دیوارههای عروقی موثر هستند. این درحالی است که ما دادههایی درمورد اثرات مثبت روی ساختار ریزعروق صرفا برای DRI و MRA در بیماران مبتلا به پرفشاری و برای SGLT2i در بیماران دیابتی داریم.
بنابراین اینکه آیا تداخل سیگنالی گردش خون مویرگی/ عروق بزرگ از زیانبار به بی نقص پس از درمان بواسطۀ تغییر در تاثیر پاتولوژی ریز/ درشت عروق تغییر کند و آیا پس از درمان ضعیف شود، سوال مشکلی است. این درحالی است که احتمالاً همانطور که در بالا مشاهده شد داروهای ضدپرفشاری همراستا با سطوح گردش خون مویرگی و عروق بزرگ با یک هم افزایی به علت تداخل سیگنالی گردش خون مویرگی و عروق بزرگ عمل میکنند که اثربخشی شان را بهبود میدهند. هرگونه پارامتر بالینی که گردش خون مویرگی یا عروق بزرگ را ارزیابی کند میتواند به عنوان نشانۀ راهبرد درمانی موفق لحاظ شود.
ترتیب قدرت دستههای دارویی متعدد در بهبود گردش خون مویرگی، گردش خون عروق بزرگ و کاهش هیپرتروفی بطن چپ (LVH)، با حفظ نرخ فیلتراسیون گلومرولی و جلوگیری از دیمانس مشابه است. ACE آنزیم مبدل آنژیوتنسین؛ ARB: انسداد رسپتور آنژیوتنسین؛ BB: بتابلاکرها؛ BP: فشار خون؛ CCB: بلاکر کانال کلسیم؛ DIU: مدرها؛ و PWW: سرعت موج نبضی.
جهات تحقیقات آتی
برخی موضوعات حل نشده باقی مانده اند. پیشنهادات ذیل برای جهات تحقیقات آتی مطرح شدهاند. ابتدا، چگونه به بهترین نحو نقش نسبی گردش خون مویرگی و عروق بزرگ را با پیرشدن عروق در رویکرد پاتوفیزیولوژی تعیین کنیم؟ اینک فناوریها و روشهای متعدد در بررسی تغییرات کارکردی و ساختاری
سرخرگهای بزرگ و کوچک در انسان ها دردسترس هستند که برخی از آنها به عنوان استاندارد طلایی لحاظ شدهاند. تلفیق رویکردهای فنوتیپی متعدد میتواند قدرت تشخیص و تعیین موثرتر نرخ تغییرات در بررسیهای طولی را نسبت به بررسیهای مقطعی افزایش دهد. مثلا امتیاز ترکیبی سوءکارکرد گردش خون عروق خونی با همان روشی محاسبه میشود که امتیاز ترکیبی سوءکارکرد گردش خون مویرگی در بررسی ماستریکت استفاده شد و تاثیرات نسبیشان روی آسیب اندامی به سبب پرفشاری مقایسه میشود. رویکردهای یادگیری ماشینی راهبردهای موثر در ساخت امتیازهای فنوتیپی ارائه میکنند، درحالیکه تکنیکهای خوشهبندی اعمال شده برای جمعیتهای کاملاً فنوتیپیْ الگوهای مختلف آسیب ریز/ درشت عروق را شناسایی میکنند. این میتواند با بررسیهای مقطعی و بررسیهای پیگیری و سنجشهای تکرارشونده انجام شود. این رویکردها چندپارامتری، فنوتیپ عروقی عمیق و معنادار برای درک پاتوفیزیولوژی آسیب اندام در پرفشاری هستند و شاخصهایی ارائه میکند که کدام تستها برای گردش خون مویرگی و عروق بزرگ مناسبتر هستند و باید در آزمایشهای بالینی تصادفی استفاده شوند و سپس در کار روتین بیمار پرفشار گنجانده شوند.
ثانیاً، پنجرۀ زمانی بهینه برای رگرسیون آسیب سرخرگی کوچک و بزرگ چه میباشد؟ اگرچه اکثر بررسیها در بیماران میانسال انجام شده اند، کودکان و بزرگسالان میتوانند بررسی شوند، باتوجه به اینکه دورههای هدف برای جلوگیری از بیماری قلبی عروقی هستند. ثالثاً، الگوی رگرسیون آسیب گردش خون مویرگی/ عروق بزرگ در بیماران پرفشار میانسال تحت تغییرات سبک زندگی و درمان دارویی چیست؟ آیا وارونسازی کامل وجود دارد یا تضعیف گذار؟ آیا آسیبهای گردش خون مویرگی و عروق بزرگ به صورت موازی پسرفت میکند؟ و تا چه اندازه؟ پیرسازی طبیعی، یا پیرسازی عروقی زودهنگام یا پیرسازی طبیعی چگونه مقایسه میشود؟ بررسیهای خط سیر با سنجشهای تکرارشونده و پیگیری طولانی در نمونههای جمعیت
بزرگ برای پاسخ به این سوالات لازم هستند. RCTهای طولانی مدت با استفاده از داروهای ضدفشار، ضددیابت یا کاهندۀ چربی و نیز راهبردهای درمانی ضدالتهابی لازم هستند.
درآخر، موضوع مهمی که میتوان از متریک آسیب به گردش خون مویرگی و عروق بزرگ به عنوان جایگزین برای حوادث قلبی عروقی استفاده کرد، یعنی چگونه رگرسیون شان به کاهش حوادث قلبی عروقی برگردان شود؟ RCTهای مداخله ای طولانی مدت با قدرت کافی برای مقایسۀ دو راهبرد درمانی در گروههای موازی لازم هستند که راهبرد اول با دنبال کردن دستورالعملهای قدیمی و راهبرد دوم با تنظیم درمان روی درجۀ آسیب عروقی (گردش خون مویرگی یا عروق بزرگ یا هر دو) علاوه بر دستورالعملهای سابق. بررسی SPARTE (راهبرد پیشگیری از حوادث قلبی عروقی و کلیوی مبتنی بر سفتی ARTErial)، اولین RCTی این نوع شامل 536 بیمار مبتلا به پرفشاری بود و چهار سال طول کشید. بررسی نشان داد که راهبرد مبتنی بر عادیسازی PWV درمقایسه با راهبرد مبتنی بر فشار خون به طورمعناداری درمان را تقویت کرد، فشار خون را کاهش داد و از پیرسازی عروق جلوگیری کرد. راهبرد درمانی غالباً مبتنی بر بالاترین دزهای توصیه شدۀ مهارکنندههای ACE و ARBها در تلفیق بلاکرهای سیستم رنین- آنژیوتنسین + CCB بود. این درحالی است که بررسی SPARTE به علت کافی نبودن نمونه در اثبات کاهش معنادار حوادث قلبی عروقی در بازوی درمان مبتنی بر PWV موفق نبود. تکرار در جمعیت های بزرگتر ازجمله تستهای جستجوکنندۀ تداخل سیگنالی جریان خون مویرگی و عروق بزرگ در پشتیبانی ستبر از این فرضیه لازم است که تداخل سیگنالی گردش خون مویرگی و عروق بزرگ مکانیزم کلیدی پاتوفیزیولوژی است و باید در رویۀ بالینی روتین برای هدایت درمان بررسی شود. داده های بیشتر درمورد اثرات داروهایی نظیر SGLT2i، ARNI یا MRA روی تداخل سیگنالی گردش خون مویرگی و عروق بزرگ بالاخص در پرفشاری لازم هستند، باتوجه به اینکه برخی از اینها (مثل SGLT2i و MRA) ازاین حیث امیدوارکننده هستند.
جریان خون مویرگی و جریان خون عروق بزرگ بهم مرتبط هستند. آسیب به جریان خون عروق بزرگ روی جریان خون مویرگی پیامدهای زیانباری دارد و برعکس. تغییرات سرخرگ بزرگ و کوچک بر تراگسیل موج فشار متقابلاً اثر میگذارند، پرضربانی مرکزی را زیاد میکنند، آسیب قلبی، مغزی، کلیوی و شبکیه را تشدید میکنند و به مشکلات قلبی عروقی، مغزی و کلیوی منجر میشوند. داروهای ضدفشار مثل مهارکنندههای ACE و ARBها در بالاترین دزهای توصیه شده همراه با بلاکرهای سیستم رنین- آنژیوتنسین + CCB قادر به تبدیل تداخل سیگنالی زیانبار به خوب، با رگرسیون آسیب اندامی بواسطۀ پرفشاری و درنهایت، کاهش حوادث قلبی عروقی هستند. جهات تحقیقاتی متعدد ازجمله بهترین تلفیق فنوتیپهای جریان خون مویرگی و عروق بزرگ، پنجرۀ زمانی بهینه برای رگرسیون آسیبهای سرخرگ بزرگ و کوچک در چرخۀ حیات، الگوی رگرسیون تحت درمان بحث شدهاند و اینکه کدام آسیبها به جریان خون مویرگی و عروق بزرگ جایگزین حوادث قلبی عروقی هستند.